Одна из самых неприятных, но частых бытовых и спортивных травм – это растяжение связок. В быту его просто называют растяжением. Причем в бытовое понятие «растяжение» включается и растяжение мышц и растяжение сухожилий и растяжение связок и надрыв фасций.
Я считаю эту травму наиболее неприятной потому, что получить ее легко, легче только ушиб, а вот последствия остаются порой на всю жизнь. Почему так?
Дело в том, что в составе связок нет сократительного аппарата, как, например, в мышцах. Есть только умеренная доля эластичности, обусловленная наличием эластиновых волокон, помимо преобладающих коллагеновых. Последние дают связке жесткость и прочность, первые – пластичность. Поэтому, когда происходит растяжение связок, то есть запредельная для них нагрузка на растяжение, связки растягиваются, а вот сократиться до исходного состояния уже не могут.
Иными словами, связка может перерастянуться ТОЛЬКО ОДИН РАЗ В ЖИЗНИ. И НИКОГДА больше НЕ ВЕРНЕТСЯ в исходное состояние. Немножечко, за счет эластина, связка подсократится, но никогда уже не восстановится. Как следствие, прочность крепления сустава, где располагается эта связка, падает.
За примерами ходить далеко не надо. Многие, во время игры в волейбол «выбивали» большой палец. После первой такой травмы он постоянно «выбивался». Причина не столько в неправильном приеме мяча, сколько в потере прочности крепления пястно-фалангового сустава большого пальца.
Другой пример отлично известен женщинам, предпочитающим высокие каблуки. И не только им. После первого подвертывания стопы, эта проблема повторяется раз за разом, причем все на той же самой ноге. И дело не в том, что нога ставится как-то не так, а в потере жесткости (прочности) крепления голеностопного сустава.
Иногда поврежденные связки начинают «ныть», без видимой причины, через много-много лет после травмы. Полного восстановления не происходит.
Вот почему я считаю растяжение связок наиболее неприятной среди легких бытовых и спортивных травм.
Классификация
Не хотел вдаваться в подробности, но пару слов о классификации данной травмы все же придется сказать.
Есть 3 степени растяжения связок. На уровне домашней терапии можно лечить только 1-ую и 2-ую.
3-яя степень, являющаяся фактически не столько растяжением, сколько уже разрывом связок, сопровождающаяся выраженным болевым синдромом, обильным отеком, кровоизлиянием в ткани, полным нарушением подвижности сустава и, нередко, переломом костей – удел лечения специалистов в травматологическом стационаре. О ней мы говорить не будем.
Механизм травмы
Механизм растяжения связок объяснен в самом названии патологии. Это растяжение связок при одномоментном приложении к ним чрезмерной силы на растяжение или скручивание. Данная травма может произойти в любом суставе без исключения. Конечно, наиболее «излюбленными» являются крупные суставы, используемые в сложных движениях с участием больших масс – голеностопные, коленные, локтевые, лучезапястные и пр. Но и мелкие суставы так же не остаются без «внимания» этой патологии.
Симптомы
Симптомы растяжения связок 1 и 2 степени похожи и различаются только степенью выраженности. К ним относятся:
- Сильное сгибающее или скручивающее движение в анамнезе.
- Боль в области сустава, испытавшего избыточную нагрузку. Резкое усиление боли при специфическом движении, вызвавшем растяжение.
- Отек сустава со стороны поврежденной связки. Но может отечь и весь сустав.
- Иногда кровоизлияние в области поврежденной связки.
- Ограничение подвижности сустава из-за боли и отека. Выраженность зависит от степени повреждения.
- Усиление боли при пальпации сустава в области поврежденной связки.
Что делать при растяжении связок
Спортивная травма и бытовая, на первый взгляд, различаются очень сильно. Но на самом деле это далеко не так. У спортсменов больше нагрузки и риски, но они подготовленнее, физически сильнее и алгоритм избегания травм – основа с чего начинается обучение любого спортсмена. В быту все попроще, но ситуация приведшая к травме всегда неожиданна, а физический ресурс обычного человека ниже, чем у спортсмена. Так что здесь своеобразный паритет.
Но есть одна вещь, которая существенно повышает шансы спортсмена перед обычным человеком, травмирующимся в быту. Это наличие рядом спортивного врача, который знает, что надо делать и имеет под рукой все необходимое ото льда, хлорэтила, спреев типа «DocSport" и тейпов до сильнейших обезболивающих и средств иммобилизации.
Поэтому не буду рассматривать травму на соревнованиях. А разберу ситуацию бытового растяжения связок 1 и 2 степени, в которой каждый из нас может оказаться.
Первая помощь при растяжении связок
- Холод. Если есть возможность, то наложить на место травмы лед через мокрое полотенце на 10-15 минут. Если нет льда, что наиболее вероятно, то мокрое полотенце или бутылку с водой. Мокрое полотенце надо менять или охлаждать и смачивать водой, как только оно станет теплым. Короче, нужно охладить место травмы – это уменьшит отек, вероятность кровотечения и вторичные нарушения.
- Тугая повязка, фиксирующая сустав. Часто под рукой нет эластичного бинта. Тогда фиксировать можно полотенцем или платком или ремнем от сумки или фотоаппарата. Короче, чем угодно, лишь бы сустав был минимально подвижен.


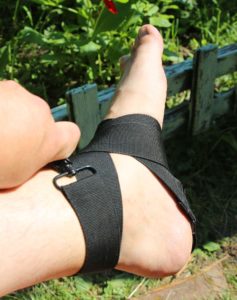
- Покой. Надо обеспечить минимальную подвижность конечности. Если повреждены связки руки, то подвесить руку в физиологическом положении (согнута в локтевом суставе на 90 градусов) на повязку через шею или плечо. Если повреждены связки ноги, то соорудить костыль из толстой палки или воспользоваться руками друзей, чтоб не наступать на больную ногу.
- Если есть подозрение на серьезную травму, то соорудить шину из подсобных предметов (линейка, ветка, книга и т.д.). И фиксировать сустав любым материалом, который есть под рукой (бинт, платок, рубашка и т.д.).


После этого необходимо отправиться либо домой (при легком растяжении), либо в больницу.
Как лечить растяжение дома
Алгоритм лечения растяжения связок в домашних условиях сходен с вышеописанным. Но немного изменяется тактика. Напомню, что мы рассматриваем лечение легких степеней растяжения (1-ая и 2-ая). Итак.
- Возвышенное положение конечности. Если повреждены связки ноги, то должно быть положение лежа с приподнятой ногой (желательно выше головы) для уменьшения отека. Например, нога на подушке. Если повреждены связки руки, то тут уж ничего не сделаешь. Можно, конечно, задрать руку выше головы, но долго так не проходишь.
- Холод. Лед через мокрое полотенце или пузырь со льдом прикладывают к месту растяжения на 10 – 20 минут каждые 30 – 45 минут в течение 24 часов. При значительных нарушениях — до 3 суток. Но, повторюсь, мы их не рассматриваем.
Фиксация эластичным бинтом или специальным ортезом для конкретного сустава.
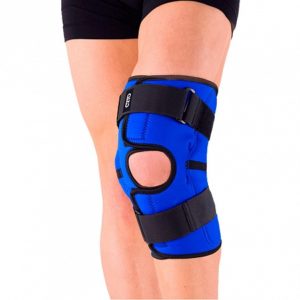
При бинтовании первые туры бинта накладываются ниже повреждения и натяжение бинта равномерное или чуть более тугое. Поднимаясь спирально вверх (проксимально), каждый тур делается чуть свободнее, чем предыдущий.
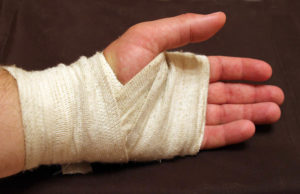
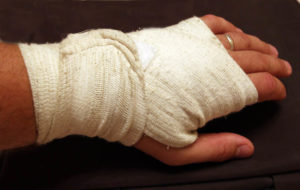
При использовании ортеза надо подобрать его по размеру.
Во всех случаях необходимо следить за чувствительностью, цветом кожи и температурой в месте повреждения, чтоб вовремя заметить нарушение кровообращения или обнаружить симптомы пережатого нерва.
Длительность фиксации от 1 до 4 недель. Когда боль при движении в суставе полностью исчезнет, можно приступить к восстановительным занятиям.
- Местное и системное применение лекарственных веществ. Это мы рассмотрим чуть ниже.
Системный прием медикаментов
После травмы можно сразу же принять НПВС (нестероидное противовоспалительное средство). Это уменьшит боль, отек и посттравматическое асептическое воспаление. Есть «классика жанра» — Диклофенак. Вполне действующий препарат. Ибупрофен – тоже хорош. Но его специфика, длительное применение при хронических болях, потребуют большей дозировки в острой ситуации. Мне же нравится препараты на основе нимесулида, например, Нимесил. После запрета Целебрекса, Нимесил стал моим спасением во многих ситуациях. Прием НПВС стоит прекратить после стихания боли: в конце концов, вся эта химия — большая дрянь.
Местное лечение (мази, гели, кремы, растирки и пр.)
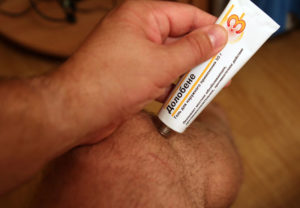
В течении первых 3 дней используются препараты, улучшающие венозный отток. Например, Троксевазин, Лиотон 1000, Венорутон, гепариновая мазь и пр. Хороший результат дают местные средства, сочетающие НПВС и венотоник, например Индовазин (индометацин + троксерутин). Не очень жалую этот препарат, так как он оставляет на коже липкую гелевую пленку. Но действует! По мне, лучше смешать Долобене и Троксевазин. Но это я что-то уже забежал вперед.
С 4 по 6 день используются местные средства с противовоспалительным и рассасывающим действием. Это любимый мною Долобене, Долгит, Фастум, Кетонал и пр.
 При выборе препарата стоит учитывать 2 момента.
При выборе препарата стоит учитывать 2 момента.
Во-первых, концентрацию лекарственного вещества. Например, вольтарен эмульгель содержат всего 1% НПВС, в то время, как в Кетонале – его 5%, а в Ибупрофен геле – 10%.
Во-вторых, содержание вспомогательных веществ, значительно ускоряющих и улучшающих доставку лекарственного вещества к месту травмы. К ним относится диметилсульфоксид (ДМСО). Одну его часть смешивают с 10 частями противовоспалительного крема или мази и применяют этот микс. Но некоторые препараты уже содержат ДМСО или его аналог и не требуют никаких дополнительных манипуляций, например, гели Долобене и Фастум.
Если говорить о приоритете лекарственных форм, то считается, что гелевые формы лучше. При их производстве используются спиртовые растворители, улучшающие проникновение лекарства через кожу. Помимо этого, гель обладает легким охлаждающим действием, что является неоспоримым плюсом при терапии острой травмы.
Количество мази/геля/крема, наносимого на сустав, зависит от его величины. На мелкие суставы наносят полоску 1-2 см, на средние – 3-5 см, на крупные – полоску 5-10 см.
Кратность нанесения зависит как от концентрации действующего вещества, так и от выраженности воспаления. Наносить препарат надо от 4 до 5-6 раз в день при выраженном болевом синдроме. Применение местной формы менее 4 раз в день является неэффективной.
С 7 дня (при отсутствии противопоказаний) начинают применять разогревающие мази: Финалгон, Апизартрон, Випросал,, Никофлекс, Камфоцин и т.д.
Послесловие
На этом, пожалуй, стоило бы и закончить, но остается ощущение некоторой незавершенности. Причина в том, что окончательное восстановление не заканчивается применением разогревающих мазей и кремов, только острый период. Пройдут недели, а порой месяцы упорной работы по восстановлению полноценного движения сустава. Будут применяться компрессы, например, спиртовой с мазью Вишневского (воняет, конечно, но крут до невозможности), ЛФК, массаж, физиопроцедуры и т.д. и т.п. Для одной статьи это слишком много. Поэтому, в завершение, дам приблизительную выжимку-методичку, что и когда делать.
1-ый день дома: лед по 10 мин, каждые 40 мин. и бинтование эластичным бинтом (отсасывающая методика бинтования (см. в тексте)). Системно – НПВС.
2–3-ий день: ортез, местно – венотоники (можно комбинированные препараты с НПВС). Системно – НПВС.
4-6-ой день: ортез, местно – мази, гели, кремы с НПВС. Системно – НПВС по необходимости, при болевом синдроме.
С 7-го дня: ортез (снимать для упражнений), местно – разогревающие мази/кремы. На ночь – восстанавливающие компрессы.
Вот теперь точно хватит. Берегите ваши связки! И до встречи в других статьях!

Статья понравилась. Спасибо автору за труд! Всё подробно разложено «по полочкам», как и что нужно делать в случае необходимости. Но, конечно, лучше беречь связки и не растягивать.
Спасибо, Юлия! Конечно, лучше не растягивать, но в жизни всякое бывает. Желательно быть к этому готовым. 🙂
Великолепная статья! Огромное спасибо за такую полезную информацию. Столкнулась с проблемой растяжения сказки колена, долго искала нужную информацию именно для лечения растяжения, а все предлагают только меры оказания первой помощи. Мне было очень полезно. Ещё раз,спасибо, Алла
Здравствуйте, Алла! Очень приятно, что статья была полезна. Для того все и пишется. Будьте здоровы!